CAR-T (キメラ抗原受容体 T 細胞) とは何ですか?
まず、人間の免疫システムについて見てみましょう。
免疫システムは、体を保護するために連携して機能する細胞、組織、器官のネットワークで構成されています。関与する重要な細胞の 1 つは、白血球とも呼ばれる白血球です。白血球には 2 つの基本的なタイプがあり、組み合わせて病気の原因となる微生物や物質を探し出して破壊します。
白血球には次の 2 つの基本的なタイプがあります。
Ø 食細胞、侵入した微生物を噛み砕く細胞
Ø リンパ球、体が以前の侵入者を記憶して認識し、侵入者を破壊するのを助ける細胞
多くの異なる細胞が食細胞と考えられます。最も一般的なタイプは好中球で、主に細菌と戦います。医師が細菌感染を心配している場合、感染によって患者の好中球数が増加していないかどうかを確認するために血液検査を指示することがあります。他の種類の食細胞には、特定の種類の侵入者に対して体が適切に反応するようにする独自の仕事があります。
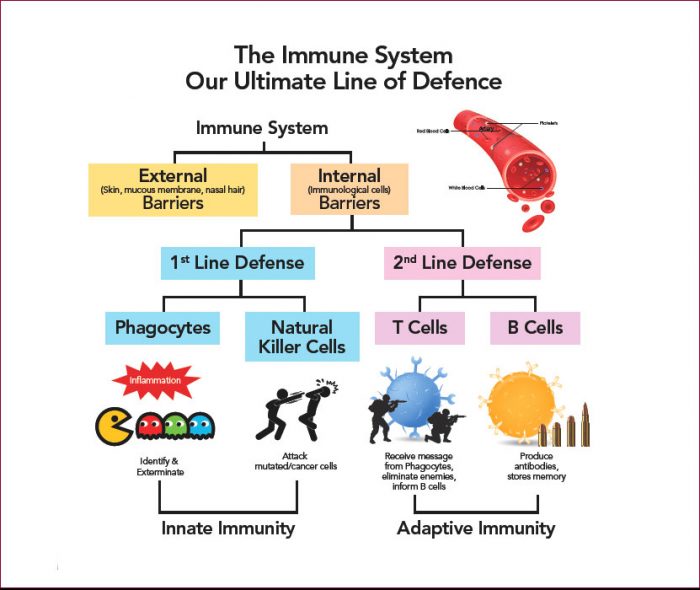
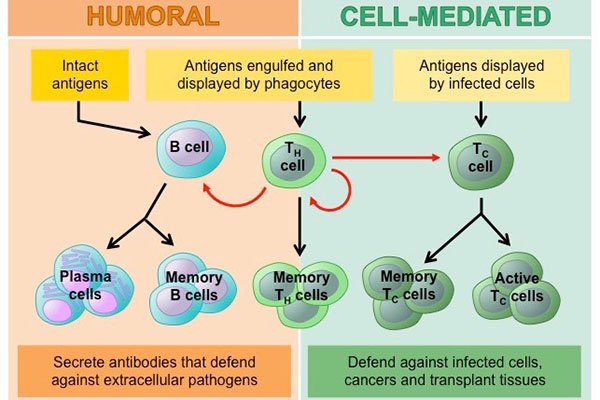
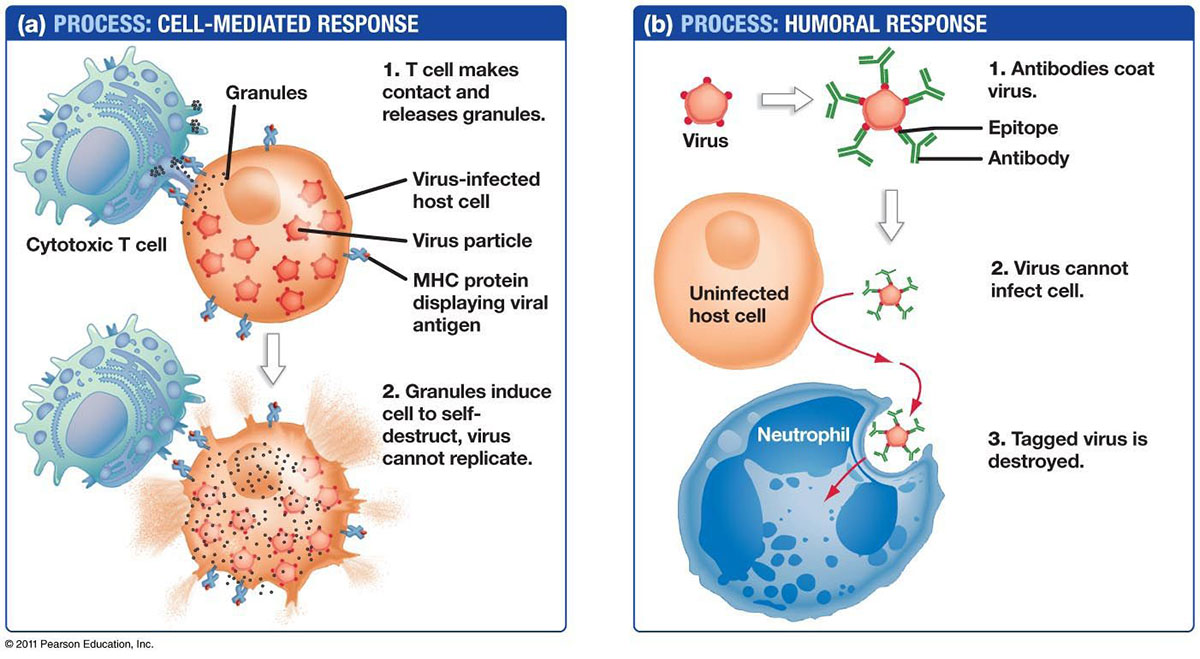
2 種類のリンパ球は、B リンパ球と T リンパ球です。リンパ球は骨髄で始まり、そこに留まって B 細胞に成熟するか、胸腺へ出てそこで T 細胞に成熟します。B リンパ球と T リンパ球は別々の機能を持っています。B リンパ球は体の軍事情報システムのようなもので、標的を探し出し、標的を追跡するために防御装置を送ります。T 細胞は兵士のようなもので、諜報システムが特定した侵入者を破壊します。
免疫システムは、体を保護するために連携して機能する細胞、組織、器官のネットワークで構成されています。関与する重要な細胞の 1 つは、白血球とも呼ばれる白血球です。白血球には 2 つの基本的なタイプがあり、組み合わせて病気の原因となる微生物や物質を探し出して破壊します。
白血球には次の 2 つの基本的なタイプがあります。
Ø 食細胞、侵入した微生物を噛み砕く細胞
Ø リンパ球、体が以前の侵入者を記憶して認識し、侵入者を破壊するのを助ける細胞
多くの異なる細胞が食細胞と考えられます。最も一般的なタイプは好中球で、主に細菌と戦います。医師が細菌感染を心配している場合、感染によって患者の好中球数が増加していないかどうかを確認するために血液検査を指示することがあります。他の種類の食細胞には、特定の種類の侵入者に対して体が適切に反応するようにする独自の仕事があります。
2 種類のリンパ球は、B リンパ球と T リンパ球です。リンパ球は骨髄で始まり、そこに留まって B 細胞に成熟するか、胸腺へ出てそこで T 細胞に成熟します。B リンパ球と T リンパ球は別々の機能を持っています。B リンパ球は体の軍事情報システムのようなもので、標的を探し出し、標的を追跡するために防御装置を送ります。T 細胞は兵士のようなもので、諜報システムが特定した侵入者を破壊します。
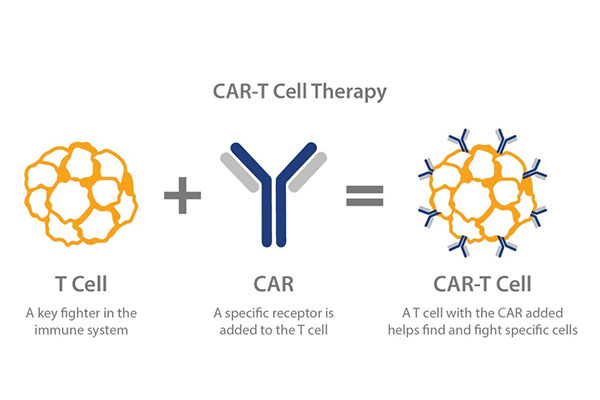
キメラ抗原受容体(CAR)T細胞技術:養子細胞免疫療法(ACI)の一種です。患者の T 細胞は、遺伝子再構成技術を通じて CAR を発現します。これにより、エフェクター T 細胞は従来の免疫細胞よりも標的化され、致死性が高く、持続性が高く、腫瘍の局所的な免疫抑制微小環境を克服し、宿主の免疫寛容を打ち破ることができます。これは特異的免疫細胞抗腫瘍療法です。
CARTの原理は、患者自身の免疫T細胞の「正常版」を取り出して遺伝子操作を進め、大型対人兵器「キメラ抗原受容体(CAR)」の腫瘍特異的標的に合わせて試験管内で組み立て、変更したものを注入するというものだ。 T細胞が患者の体内に戻されると、新たに修飾された細胞受容体がレーダーシステムを設置するようなものとなり、T細胞ががん細胞を見つけて破壊できるよう誘導することができる。
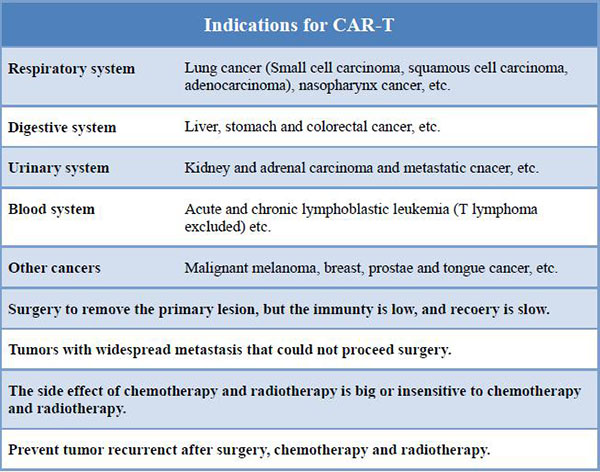
BPIHにおけるCARTの利点
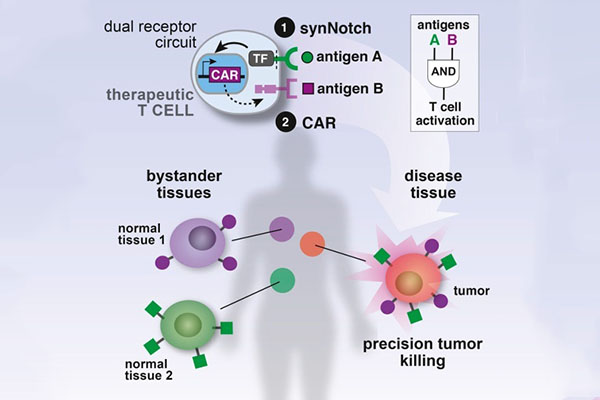
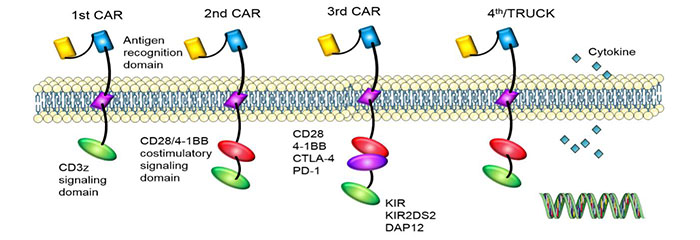
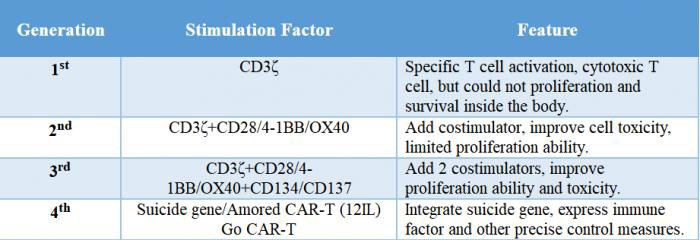
細胞内シグナルドメインの構造の違いにより、CARは4世代に渡って開発されました。最新世代のCARTを使用しています。
1セント世代:細胞内シグナル成分が1つしかなく、腫瘍抑制効果が乏しかった。
2nd第 1 世代: 第 1 世代に基づいて共刺激分子が追加され、T 細胞の腫瘍を殺す能力が向上しました。
3rd第 2 世代: 第 2 世代の CAR に基づいて、腫瘍増殖を阻害し、アポトーシスを促進する T 細胞の能力が大幅に向上しました。
4th世代:CAR-T細胞は、CARが標的抗原を認識した後、下流の転写因子NFATを活性化してインターロイキン-12を誘導することにより、腫瘍細胞集団の除去に関与することができます。
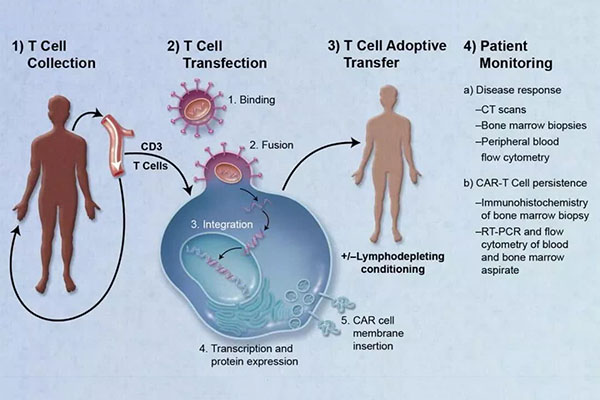
治療手順
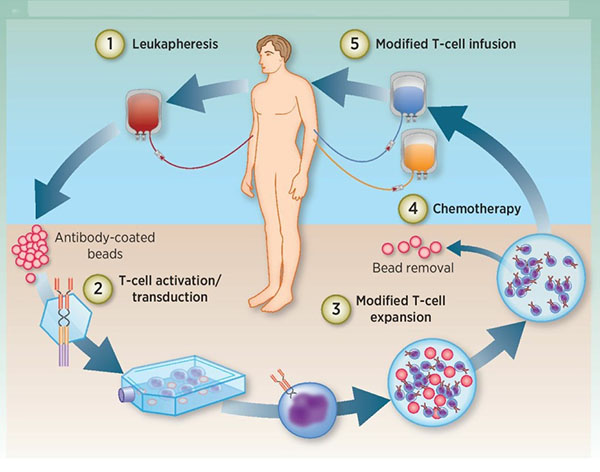
1) 白血球の分離: 患者の T 細胞が末梢血から分離されます。
2) T 細胞の活性化: 抗体でコーティングされた磁気ビーズ (人工樹状細胞) を使用して T 細胞を活性化します。
トランスフェクション: T 細胞は、in vitro で CAR を発現するように遺伝子操作されます。
3) 増幅: 遺伝子組み換え T 細胞は in vitro で増幅されます。
4) 化学療法: 患者は、T 細胞再注入前に化学療法で前治療されます。
5) 再注入: 遺伝子組み換え T 細胞を患者に注入します。
利点:
1)CAR T 細胞は高度に標的化されており、抗原特異性によりより効果的に腫瘍細胞を殺すことができます。
2)CAR-T 細胞療法に必要な時間は短縮されます。CAR T は、同じ治療効果の下で必要な細胞数が少ないため、T 細胞の培養に必要な時間が最も短くなります。体外培養サイクルを2週間に短縮でき、待ち時間が大幅に短縮されました。
3)CAR はペプチド抗原だけでなく糖抗原や脂質抗原も認識できるため、対象となる腫瘍抗原の範囲が広がります。CAR T 療法は、腫瘍細胞のタンパク質抗原によっても制限されません。CAR T は、腫瘍細胞の糖および脂質の非タンパク質抗原を使用して、多次元で抗原を同定できます。
4)CAR-T には、ある程度の広帯域再現性があります。EGFR などの特定の部位が複数の腫瘍細胞で発現されるため、この抗原の CAR 遺伝子は、一度構築されれば広く使用できます。
5)CAR T細胞は免疫記憶機能を有しており、体内で長期間生存することができます。腫瘍の再発を防ぐことは臨床的に非常に重要です。